ВОЗМОЖНОСТИ ТРАНСАБДОМИНАЛЬНОГО УЛЬТРАЗВУКОВОГО ИССЛЕДОВАНИЯ В ДИАГНОСТИКЕ ЯЗВЕННОЙ БОЛЕЗНИ ЖЕЛУДКА
Язвенная болезнь желудка относится к достаточно широко распространенным заболеваниям: полагают, что ею (вместе с язвенной болезнью двенадцатиперстной кишки) страдают примерно 10% населения земного шара, в том числе и дети.
Язвы желудка в 85,3% случаев являются одиночными, в 14,7% - множественными. К наиболее тяжелым формам язвенной болезни относятся, так называемые, гигантские язвы желудка. Частота подобных язв желудка может достигать, по данным разных авторов, 27%.
В силу недостаточной определенности клинических проявлений и характера сдвигов в секреции желудка для диагностики его язвенного поражения решающее значение, в настоящее время, продолжают играть результаты рентгенологического и эндоскопического методов исследования. Однако, как оказалось, данные этих методов исследования далеко не всегда окончательно решают все проблемы диагностики и дифференциальной диагностики, притом, что клинические критерии диагностики изъязвлений как доброкачественной, так и злокачественной природы, к сожалению, не могут быть признаны достаточно надежными, даже констатация доброкачественного характера язвы желудка далеко не всегда исчерпывает всех диагностических проблем. В 7% случаев язвенной болезни желудка может быть вообще бессимптомное течение заболевания.
Все эти обстоятельства, в какой-то степени, послужили толчком к совершенствованию уже известных (рентгенологического) и поиску новых методов (технологий) лучевой диагностики с целью получения дополнительных и наиболее надежных диагностических критериев язвенной болезни желудка. Наиболее впечатляющие успехи в диагностике язвенной болезни желудка были достигнуты благодаря использованию трансабдоминального ультразвукового исследования (УЗИ), прежде всего, в силу его широкой доступности и простоты исполнения.
В данной работе, на основе своего клинического опыта, мы попытались представить свое видение возможностей, преимуществ и недостатков трансабдоминального ультразвукового исследования в диагностике и последующем мониторинге за язвенной болезнью желудка, и его места среди традиционных методов исследования желудка, прежде всего, рентгенологического и эндоскопического.
Под наблюдением находилось 44 больных язвенной болезнью желудка в возрасте от 42 до 78 лет, которым, наряду с эндоскопическим и рентгенологическим исследованием, было выполнено трансабдоминальное ультразвуковое исследование желудка, из них мужчин было 32, женщин – 12. Диаметр язвенных дефектов составил от 0,5 до 4,0 см, глубина – от 0,5 до 3,0 см. Результаты исследований были верифицированы морфологическим изучением гастробиоптатов и макропрепаратов резецированных желудков. Хеликобактерная инфекция выявлена в 11 (25%) случаях и, в основном, сопутствовала язвам, расположенным в антрально-препилорическом отделе. Данное исследование выполнялось целенаправленно на основании результатов предварительно проведенных рентгенологического и эндоскопического методов исследования.
В процессе ультразвукового исследования критическому анализу подвергались основные ультразвуковые критерии язвенной болезни желудка: локализация язвенного дефекта, его диаметр и глубина, симметричность, толщина, протяженность по отношению к язвенному дефекту воспалительного (периульцерозного) отека, эластичность стенок желудка, толщина и послойная их дифференцировка, визуализация наружного слоя (соответствующего серозному слою), степень регрессии выявленных ультразвуковых признаков при динамическом наблюдении за рубцеванием язвы, выявление сосуда в дне и краях язвы в режиме ЦДК.
Анализ результатов проведенного обследования позволил установить наиболее характерные ультразвуковые признаки язвенной болезни желудка:
· язвенный дефект стенки желудка правильной формы, с четкими, ровными контурами, «распространяющийся» на всю толщу желудочной стенки;
· симметричное утолщение стенки желудка вокруг язвенного дефекта за счет воспалительного периульцерозного отека, не превышающего по своей протяженности язвенный дефект более чем в 2 раза;
· нарушение послойного строения стенки желудка в области дна язвенного кратера и периульцерозного отека;
· регрессия ультразвуковых признаков в процессе рубцевания язвенного дефекта и восстановление послойного строения стенки желудка в месте язвенного дефекта.
Ультразвуковая и эндоскопическая характеристика язвенной болезни желудка
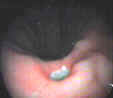

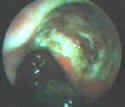

Специфичность того или иного ультразвукового признака находилась в зависимости от диаметра и глубины язвенного дефекта. Чем больше был диаметр и глубина язвенного дефекта, тем наиболее отчетливо проявлялись различия в ультразвуковых признаках. Наиболее типичные ультразвуковые признаки язвенного поражения были отмечены при глубине язвенного дефекта 0,5 – 1,5 см и его диаметре 1,0 – 2,5 см. По мнению T. Hasebe с соавт. (1998), важность определения глубины язвенного дефекта и степени пенетрации дна язвенного дефекта в стенку желудка, а, также, выраженности обсемененности слизистой оболочки желудка Нelicobacter pylori, имеет непосредственное отношение к прогнозированию частоты рецидивов язвы желудка.
Нельзя не отметить и потенциальные возможности трансабдоминального ультразвукового исследования в режиме ЦДК в выявлении сосуда в дне язвенного дефекта, что позволило в ряде случаев прогнозировать риск повторного язвенного кровотечения.
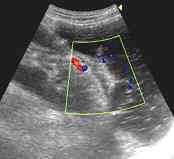
С целью изучения динамики ультразвуковых признаков язвенной болезни желудка в процессе ее консервативного лечения была сформирована группа из 28 больных, которым наряду с эндоскопическим и рентгенологическим методами исследования осуществлялся ультразвуковой контроль за рубцеванием язвы желудка. Полное рубцевание язвенного дефекта с образованием красного и в дальнейшем белого рубца было отмечено у 26 (92,9%) больных, у 2 (7,1%) больных была отмечена положительная динамика, но окончательного рубцевания не было достигнуто. У 2 (7,7%) из 26 больных был отмечен рецидив язы через 6 – 12 месяцев, сопровождаемый повторной инфицированностью Helicobacter pylori.
Ультразвуковая картина рубцевания язвенного дефекта перекликалась с таковой при эндоскопическом исследовании и характеризовалась уменьшением воспалительного периульцерозного отека и самого язвенного кратера (его диаметра и глубины) и, что особенно важно, восстановлением послойного строения стенки желудка в месте язвенного дефекта. После эндоскопической констатации рубцевания язвы желудка (начиная с красного рубца) ультразвуковые признаки воспалительных внутристеночных изменений язвы желудка сохранялись еще в течении 1-2 месяцев и проявлялись утолщением, уплотнением первого и второго эхографических слоев (соответствующих слизистому, подслизистому и мышечному слоям).
Ультразвуковая и эндоскопическая динамика рубцевания язвы желудка
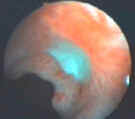




Актуальность и необходимость постоянного мониторинга рубцевания язвы желудка аргументировано доказана в работе Bramble M.G. (2000), который установил, что лечение диспептических симптомов язвенной болезни желудка без постоянного инструментального контроля явилось одной из причин задержки диагноза рака желудка у наблюдаемых им больных язвенной болезнью желудка.
Выводы. На основании результатов проведенного исследования можно заключить, что диагностика язвенной болезни желудка и контроль за ее рубцеванием является прерогативой не только эндоскопического и рентгенологического методов исследования. В настоящее время большим подспорьем в диагностике язвенной болезни желудка и мониторинге ее рубцевания может быть, наряду с вышеупомянутыми методами исследования, трансабдоминальное ультразвуковое исследование. Мониторинг рубцевания язвы желудка (после ее комплексной оценки с помощью рентгенологического, эндоскопического методов исследования и морфологической верификации) целесообразно осуществлять с использованием ультразвукового метода исследования. И все-таки, необходимо еще раз подчеркнуть, что залогом успешной диагностики и мониторинга рубцевания язвенной болезни желудка является только комплексное использование всех доступных лучевых и эндоскопических методов исследования с учетом специфических возможностей каждого из них.
(Вестник рентгенологии и радиологии, 2002.-№1-С.27-34)



